Новейшее средство для УВЕЛИЧЕНИЯ ЧЛЕНА
Нужно всего лишь мазать...
Увеличить длину
Читать инструкцию
dominator.ru
Содержание статьи:
- 1 Инструкция по применению
- 2 Меры предосторожности
- 3 Вакуумно-адгезионные
- 4 Как и где можно носить PeniMaster Pro?
- 5 Как надевать вакуумный экстендер с адгезией
- 6 Разновидности
- 7 Общие рекомендации
- 8 В чем секрет эффективности PeniMaster PRO?
- 9 Результаты увеличения пениса
- 10 Что такое экстендер и зачем его используют
- 11 Виды экстендеров
- 12 Как пользоваться вакуумным экстендером
- 13 Вакуумные
- 14 Какую опасность таят растяжители для полового органа
- 15 Комплектация
- 16 Использование
- 17 Плюсы и минусы
- 18 Классические
- 19 Возможно, есть альтернативный способ увеличения?
Инструкция по применению
Согласно практическим результатам, использование ортопедического прибора позволяет увеличить длину пениса, а также усилить эрекцию. Но чтобы добиться желаемого эффекта, физиотерапевтические процедуры нужно совершать ежедневно на протяжении длительного периода.
 Чтобы увеличить результативность физиолечения, в процессе использования медицинского аппарата нужно соблюдать следующие правила:
Чтобы увеличить результативность физиолечения, в процессе использования медицинского аппарата нужно соблюдать следующие правила:
- перед надеванием вакуумной камеры на пенис смажьте головку лубрикантом;
- плотно прижав кольцо экстендера к лобковой кости, присоедините грушу к вакуумной камере; полностью сожмите грушу и введите головку члена в камеру;
- разжав руку, вы полностью откачаете из колбы лишний воздух;
- когда головка пениса плотно войдет в колбу, выкрутите телескопические штанги на несколько сантиметров;
- через 10-15 минут удлиняйте штанги до тех пор, пока не почувствуете сильного натяжения тканей;
- через 2-3 часа поверните запорный клапан на колбе, чтобы впустить в нее воздух и снять прибор.
Важно! Нежелательно создавать в колбе слишком высокое отрицательное давление, так как это может привести к онемению головки члена. Андрологи рекомендуют во время ношения медицинского прибора периодически менять направление фаллоса
Это поспособствует равномерному растяжению нижних и верхних связок, поддерживающих детородный орган
Андрологи рекомендуют во время ношения медицинского прибора периодически менять направление фаллоса. Это поспособствует равномерному растяжению нижних и верхних связок, поддерживающих детородный орган.
Меры предосторожности
Не рекомендуется использовать экстендер для удлинения пениса во время сна. Любые типы экстендеров не стоит использовать при алкогольном опьянении, а также в период приема снотворных или успокоительных средств.
Чтобы не навредить здоровью, важно избегать распространенных ошибок в ношении подобного прибора. Поэтому внимательно перечитайте инструкцию к прибору, и при необходимости проконсультируйтесь у специалиста на сайте, где был совершен заказ товара
Прибор не должен вызывать боль: если она возникает, это значит, что агрегат зафиксирован неправильно. В таком случае необходимо сразу же освободить пенис от приспособления и настроить его в правильном положении.
Вакуумно-адгезионные
Эти приборы относятся к разряду комбинированных моделей. В них реализовано одновременно два типа фиксаторов – адгезионный и вакуумный.
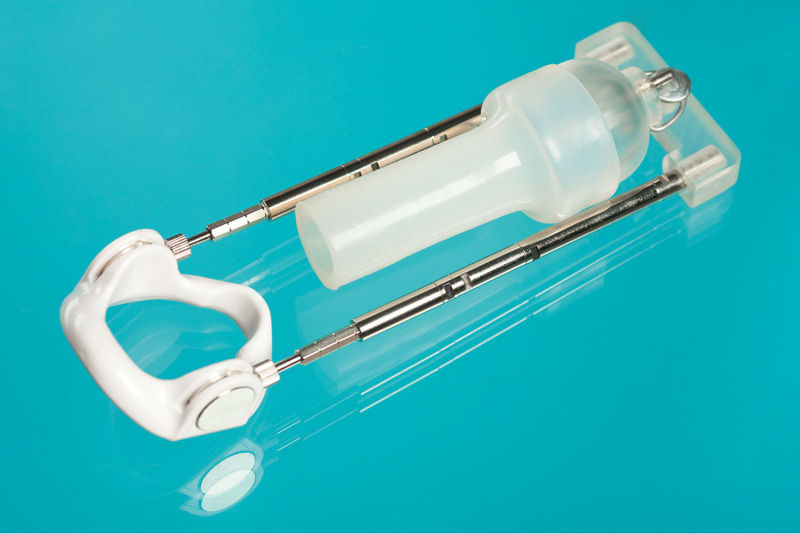
Закрепление полового органа осуществляется таким образом:
- Колпачок при откачивании воздуха затягивает головку внутрь и удерживает ее там до окончания использования устройства;
- Для адгезии используют гель, которым смазывается кончик члена. Далее колпачок надевается на головку и прилипает к ней.
Модель выполнена из прочного материала, а сам фиксатор сделан из мягкой резины и покрыт изнутри латексной мембраной. Эта разновидность механических растяжителей для фаллоса признана самой удобной и простой в применении. В отличие от обычных вакуумных экстендеров после ее использования на головке не остается синяков и не появляются пузырьки с лимфой.
Преимущества и недостатки
Вакуумно-адгезионные модели менее травматичны по сравнению с классическими или помповыми. В этом заключается их основное преимущество. Кроме того они:
- не оставляют после себя синяков;
- разрешены для использования во время сна;
- нет сдавливания члена;
- не вызывают застой крови.
К минусам приборов с вакуумно-адгезионным фиксатором нужно отнести большую стоимость. Цена на устройство порой достигает 18 тысяч рублей. Также у них есть противопоказания:
- искривление мочеиспускательного канала;
- полипы в уретре;
- заболевания, передающиеся половым путем;
- аденома простаты;
- высокая чувствительность пениса;
- раковые опухоли в органах малого таза;
- ломкость сосудов;
- диабет II и III типа.
Как использовать

Мощнейшие средства для УВЕЛИЧЕНИЯ ЧЛЕНА
Парень немного переборщил со средством...
Нарастить массу
Узнать подробности
dominator.ru
Есть два способа применения вакуумно-адгезионного устройства:
- Эспандер надо одевать на пенис как классическую или вакуумную модель;
- Фиксатор снимается с направляющих осей и крепится к стрейчевой ленте (продается в комплекте).
Второй вариант наиболее удобен. В этом случае с растяжителем можно работать, ходить в гости и выполнять бытовые задачи дома. Он незаметен и не мешает движениям. Использовать съемную вакуумно-адгезионную камеру нужно по следующей схеме:
- Колпачок откручивается от направляющих;
- Стрейчевая лента крепится к его основанию;
- Фиксатор надевается на пенис;
- Стретчер обматывают вокруг ноги или колена.
Вакуумно-адгезионный колпачок выполнен так, что его практически не видно под одеждой. Лента оттягивает пенис и удерживает его в таком состоянии на протяжении всего времени ношения экспандера.
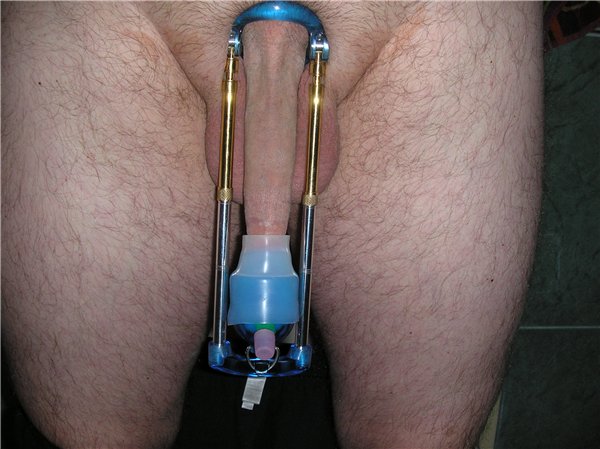
Как и где можно носить PeniMaster Pro?
Различные комплектации и апгрейды расширяют возможности по:
- времени ношения
- использованию вне дома
- векторов и нагрузок растяжения
Экстендер на штангах удобно носить дома или на работе, основные направления вверх и вниз. Это основной и универсальный вид растяжения. Нагрузка регулируется как добавлением штанг различной длины, так и более точной регулировкой винтами.
Стретчер можно использовать выходя из дома, или на работе, если она не связана с активными физическими нагрузками. Это дополнительный вид ношения и носить его желательно сразу после экстендера на штангах, поддерживая растяжение и отдыхая от основных видов нагрузки. Тяга стретчера регулируется длиной ремня.
Подвес используется только дома и основное направление растяжение вниз. При этом растягивается связка, которая подрезается при операции по увеличению. Нагрузка регулируется добавлением грузов различного веса.
Как надевать вакуумный экстендер с адгезией
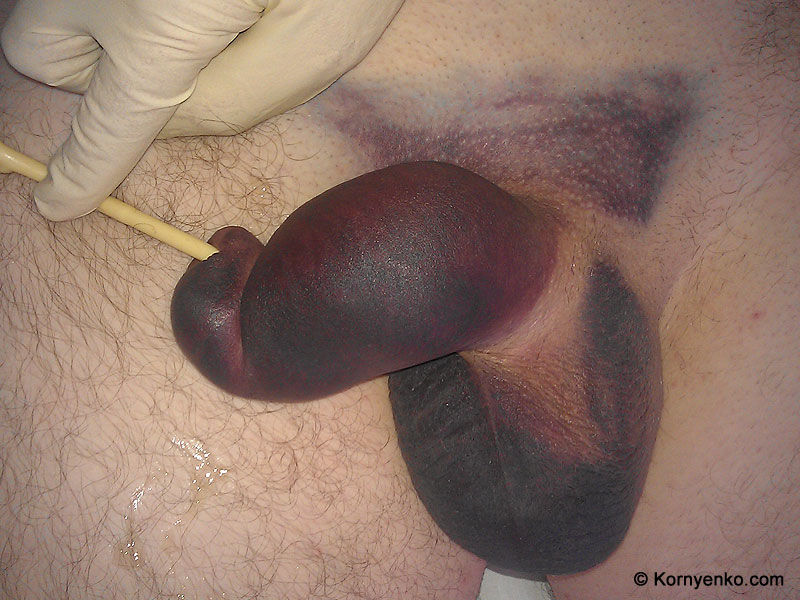
Латексная мембрана смазывается густым гелем, подключается груша, и головка пениса втягивается в камеру под действием вакуума. Когда мембрана целиком оказывается в камере, она плотно обтягивает головку члена, повторяя его форму, а равномерно распределившийся гель крепко фиксирует ее в камере. Крепление на пенис занимает всего несколько секунд. Если же головку не удалось ввести с первой попытки, потребуется всего один повторный качок груши.
Главное отличие этого типа от экстендеров с механическим креплением — то, что с головкой и стволом полового члена не контактируют твердые детали, лишь мягкая мембрана. Поэтому нет пережатия органа, отсутствуют боли и прочие неприятные ощущения, не застаивается кровь.
Разновидности
Прежде чем нарастить пенис экспандером, следует ознакомиться с основными видами приспособлений. Сегодня выпускаются разные виды устройств, подходящие практически каждому.
Механический
Популярностью среди парней пользуются механические модели, которые прикрепляются к половому органу специальной петелькой. Это первые модели экстендеров, которые сейчас постепенно заменяются новыми устройствами. Врачи не советуют пользоваться этими моделями, так как у них есть целый ряд минусов:
- При длительном применении появляется ощущение сильного натяжения кожных покровов.
- Нарушает выход мочи из мочевого пузыря.
- Придавливает головку пениса во время использования.
- При неправильном применении повреждает крайнюю плоть и остальную поверхность органа.
Есть у механических моделей и противопоказания, с которыми лучше ознакомиться перед их применением. Приборы механического или жгутикового типа противопоказаны парням с небольшой головкой или венозной бороздкой.
Вакуумный
Более новые и эффективные модели — вакуумные экстендеры, напоминающие помпу. Такой эспандер для увеличения полового члена самостоятельно регулирует давление воздуха в емкости, куда поместили половой орган. Регуляция давления осуществляется благодаря насосу, встроенному в устройство.
Эффект от применения устройства заметен после откачивания воздуха насосом. В условиях низкого давления капилляры на пенисе расширяются и визуально заметно удлинение члена. Также пониженное давление воздействует и на пещеристые тела. Их габариты увеличиваются, благодаря чему кожа пениса становится эластичной и упругой.
Большинство вакуумных приборов очень похожи и практически никак не отличаются. Однако у некоторых все равно есть отличия. Производители стараются выпускать непохожие друг на друга модели и поэтому оснащают их новыми функциональными возможностями и уникальным внешним видом.
Ременчатый
Некоторые советуют использовать эту модель, так как она считается наиболее эффективной. При использовании ременчатого прибора добиться положительного результата можно за месяц. От других моделей данное изделие отличается упрощенной системой фиксации на половом органе.
Чтобы закрепить прибор своими руками, пользуются специальным силиконовым ремнем, который продается в комплекте
Он осторожно фиксируется у основания пениса. Не стоит сильно перетягивать ремень, чтобы не повредить кожу и не затруднить поступление крови к органу
Некоторые модели оснащаются не силиконовыми, а кожаными ремешками, обеспечивающие повышенный срок годности.
Общие рекомендации
Специалисты советуют придерживаться при ношении экстендера для члена следующих рекомендаций:
- Регулярность. Это самое главное правило использования механических увеличителей пениса. При игнорировании проведения процедуры добиться положительного эффекта не удастся.
- Гигиенические процедуры. Перед каждым использованием прибора необходимо промывать и его, и интимную зону. Такой подход позволит избежать заражения различного рода инфекциями.
- Правильное использование прибора. Носить экстендер полового члена можно лишь при бодрствовании. Спать с ним категорически запрещено. Дело в том, что сон притупляет дискомфорт и болевые ощущения, которые могут возникнуть при данной процедуре. К тому же возможно перекручивание прибора, что вызовет передавливание сосудов полового органа.
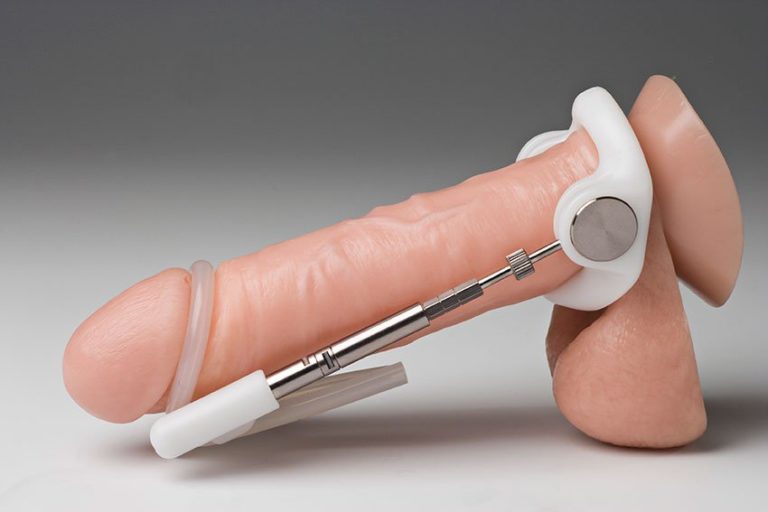
В чем секрет эффективности PeniMaster PRO?
Секрет ношения без боли заключается в новом креплении, основанном на принципе присоски — вакууме и адгезии (прилипания). Пенис не контактирует с твёрдыми частями крепления. Оно надежное, выдерживает вес в 7,6 кг и практичное. Одевается за 6 секунд. Это позволяет носить экстендер не только дома, но и за его пределами. За исключением активной физической активности, например, при занятиях спортом.
Словно латексная перчатка, повторяющая анатомию руки, мембрана в фиксаторе головки экстендера PeniMaster Pro плотно облегает и принимает ее формы — срабатывает так называемое «геометрическое замыкание». Чтобы латексная мембрана, втянутая с головкой в камеру устройства, прилипала к головке, применяется специальный вязкий гель. Таким образом обеспечивается сильная фиксация и герметичность.
Результаты увеличения пениса
Пациентов разделили на 2 группы. Одна применяла экстендеры, вторая нет. Через 12 недель зафиксированы результаты
Врачи отмечают, что такие результаты можно получить только при отсутствии боли при ношении, чего нельзя было добиться с более ранними видами креплений экстендеров.
По моему опыту это не предел, за больший срок можно получить результаты получше. Активный рост идет около 6-8 месяцев, при постоянных занятиях с экстендером и гидропомпой. Моим результатом кроме увеличения в длину было и увеличение в обхвате. На форуме в отзывах по экстендеру результаты аналогичные.
Что такое экстендер и зачем его используют

Прибор помогает убрать искривление члена и придать ему более ровную форму
Экстендером называется прибор, способствующий увеличению пениса посредством растягивания его пещеристого тела. Это одно из наиболее популярных средств, способствующих удлинению полового органа естественным путем. Правильное и регулярное ношение экстендера позволяет добиться следующих результатов:
- увеличить длину органа на несколько сантиметров;
- придать пенису более правильную форму (актуально при врожденных или приобретенных искривлениях члена);
- запустить процесс правильной регенерации в тканях вследствие хирургического вмешательства.
Помимо того что экстендер увеличивает размер члена, он способен устранять следующие проблемы:
- Начальные стадии импотенции. Если проблемы с эрекцией только начались и были вызваны возрастными изменениями в организме, то экстендер для увеличения члена позволит мужчине побороть эректильную дисфункцию и улучшить качество половой жизни.
- Застой венозной крови в органах малого таза. Данное состояние может обернуться значительными проблемами, потому его следует своевременно устранять.
- Плохая эрекция, наблюдаемая при различных нарушениях кровообращения. Регулярное применение экстендера позволяет восстановить нормальное кровообращение, обеспечив хороший прилив крови во внутренние камеры полового органа.
Подобные приборы отлично подходят для усиления кровотока в органах малого таза. Это позволяет существенно ослабить симптоматику описанных заболеваний при систематическом использовании экстендера. Наибольшей эффективностью подобные конструкции обладают при совмещении с БАДами и средствами традиционной медицины, применяемыми по рецепту врача.
Виды экстендеров

Перед применением прибора необходимо подобрать более подходящий вариант для использования
На данный момент известно четыре вида экстендеров для увеличения полового члена:
- Жгутовые.
- Ремешковые.
- Вакуумно-адгезионные.
- Вакуумные.
Каждый вид данного приспособления обладает как преимуществами, так и недостатками. Поэтому следует рассмотреть все описанные варианты более подробно.
Ремешковые и жгутовые
Данные конструкции обладают схожими характеристиками, поэтому их можно объединить в одну группу. По сути, это один и тот же прибор, единственным преимуществом которого является его цена. А вот недостатков у этих видов довольно много:
- Плохая фиксация члена и боль при использовании. Если нагрузку увеличить, то головка попросту выскользнет из жгута. Если же посильнее затянуть его, то это может привести к передавливанию ствола пениса. В результате появляется жжение и сильная боль, которая с течением времени не ослабевает, а лишь возрастает. Даже смягчающие поролоновые прокладки, идущие в комплекте с устройством, не способны как-то повлиять на ситуацию.
- Выскальзывание фиксатора. При сильном затягивании ремешка он может выскользнуть из креплений. Причина кроется в непродуманности конструкции.
- Неудобный процесс надевания. Данные конструкции считаются на данный момент пережитком прошлого и могут использоваться лишь в качестве первого знакомства с прибором.
Несмотря на все описанные недостатки, среди экстендеров данного типа находятся модели, достойные внимания. От базовых конструкций их отличает следующее:
- возможность крепления ремешка посредством защелок;
- сам ремешок имеет анатомическую форму, являясь при этом широким и мягким.
Экстендеры вакуумного типа
Особенностью данных приборов является использование вакуума для фиксации головки. Подобные конструкции считаются своеобразной новинкой на рынке, но уже успели получить множество хороших отзывов. Смысл технологии заключается в откачивании воздуха из камеры, ввиду чего головка засасывается в нее и удерживается там посредством вакуума.
Изначально технология представляла собой идеальное решение проблемы с болезненностью подобных процедур, выскакиванием головки и т. д. Однако впоследствии оказалось, что у этой методики также немало недостатков. И главным из них является образование волдырей на головке. В результате может произойти даже отслаивание тканей.
К другим недостаткам таких конструкций относятся:
- невысокая эффективность, ведь при использовании экстендеров данного типа воздействие осуществляется лишь на половину пениса;
- неудобный процесс снятия и надевания, на который затрачивается большое количество времени;
- дополнительные фиксирующие приспособления сжимают ствол и головку.
Вакуумно-адгезионные модели

При использовании вакуумно-адгезионной модели экстендера ствол полового органа не подвергается пережатию
Ввиду низкой эффективности и массы недостатков у описанных моделей производители были вынуждены искать новые решения. Результатом многолетних разработок стал прибор с комбинированным способом удержания головки. И на данный момент такие экстендеры являются лучшим вариантом для увеличения пениса как по мнению врачей, так и по отзывам множества мужчин.
Особенность крепления базируется одновременно на двух технологиях: вакуума и адгезии. Преимущества таких экстендеров заключаются в следующем:
- высокая надежность креплений и фиксации головки;
- кожа члена не контактирует с твердыми деталями;
- ствол полового органа не подвергается пережатию, ввиду чего не возникает столь опасных для здоровья кровяных застоев;
- боль или какой-либо дискомфорт при ношении данных конструкций полностью отсутствует;
- максимально быстрый результат;
- возможность надеть конструкцию всего за 5-6 секунд.
Среди недостатков таких экстендеров можно отметить разве что высокую стоимость в сравнении с другими конструкциями.
Как пользоваться вакуумным экстендером
Стоит отметить, что устройство нельзя надевать на эрегированный член. Использование агрегата не вызывает сложностей: необходимо оттянуть крайнюю плоть и надеть смягчающую вставку, при этом она должна покрывать двухвенчатую борозду. В первые несколько недель не рекомендуется устанавливать сильное натяжение, так как орган должен постепенно привыкнуть к нагрузке. Оптимальное время ношения составляет 4-5 часов в день. При необходимости можно делать передышки на несколько минут, сочетая их со свободным массажем пениса для улучшения кровообращения.
Со временем сила натяжения увеличивается и обеспечивает постепенный рост члена. Вакуумный экстендер может надеваться в любом направлении, как вниз, так и вверх, но все же его рекомендуется периодически менять. В среднем удовлетворительные результаты становятся заметными по прошествии полугода, при необходимости время ношения может варьироваться.
Вакуумные
Помповый экстендер это самый удобный способ растягивания пениса. Принцип его действия заключается в «засасывании» головки полового органа внутрь вакуумного колпачка-фиксатора, после чего, при помощи направляющих штанг, член оттягивается в противоположную сторону от лобка.
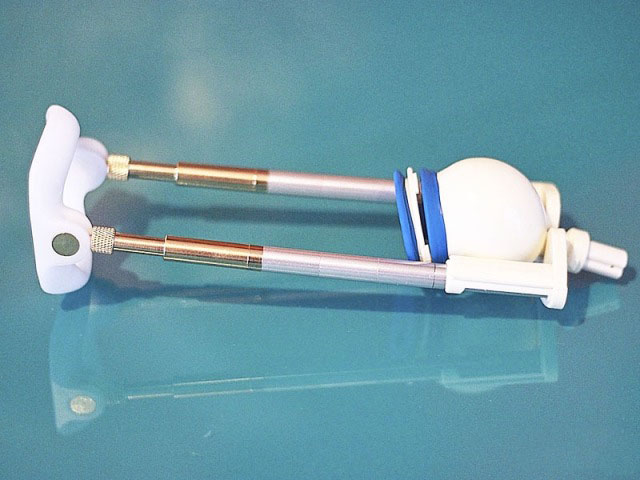
Сейчас выпускается несколько типов помпового крепления, но все они имеют одну общую проблему – при долгом воздействии отрицательного давления на нежных тканях появляются кровоподтеки, синяки или пузырьки, заполненные лимфатической жидкостью. Это подтолкнуло ученых разработать новую, усовершенствованную модель, оснащенную адгезивной мембраной. Она буквально прилипает к головке и препятствует негативному влиянию вакуума на кожицу. Такая прослойка снижает вероятность повреждения тканей, а также предотвращает образование синяков или пузырьков.

Недостатком экстендера с адгезивной мембраной стала высокая цена. Устройство обойдется в 15 тысяч рублей. К тому же защитный элемент со временем приходит в негодность, а менять его дорого. Но здоровье за деньги не купишь, поэтому если мужчина хочет удлинить половой орган без травмирования нежной кожи, то ему придется потратиться.
Плюсы и минусы
К положительным особенностям помпового экстендера относится следующее:
- головка члена надежно фиксируется в вакуумном колпачке;
- модель рассчитана на пенис любого размера;
- вакуумная помпа не передавливает головку;
- уплотнители и другие контактные элементы выполнены их гипоаллергенных материалов;
- длительное ношение помпового экстендера хорошо влияет на потенцию;
- при продолжительном использовании устройства есть вероятность удлинить член до 5-6 сантиметров.
Недостатками данного типа растяжителей стал большой список противопоказаний. Вакуумные модели запрещено использовать при:
- врожденной деформации ствола члена II, III степени;
- хроническом простатите;
- нарушении свертываемости крови;
- заболеваниях уретрального канала, сопровождающихся острым воспалительным процессом;
- венерических, инфекционных патологиях половых органов;
- варикозном расширении вен малого таза;
- ломкости сосудов;
- диабете.
Также устройством опасно пользоваться:
- в состоянии алкогольного опьянения;
- при приеме успокоительных препаратов, снотворного, антикоагулянтов – средств, разжижающих кровь;
- во время сна.
В процессе растягивания полового члена помповым экстендером мужчина столкнется с такими побочными эффектами:
- волдыри на месте крепления вакуумного колпачка;
- кровоподтеки;
- боль при мочеиспускании;
- дискомфорт при половом акте;
- повышенная чувствительность головки;
- опухание полового органа.
Обычно все побочные эффекты исчезают самостоятельно через пару часов после снятия экстендера. Если они усилились или не пропали, то нужно перестать носить прибор и записаться на прием к врачу, который назначит анализы. Только доктор скажет, почему пациент столкнулся с этими неприятными явлениями.
Как правильно пользоваться помповой моделью
Использование растяжителя с помповым фиксатором состоит из четырех поэтапных действий:
- Половой орган и вакуумный экстендер тщательно вымывается и просушивается;
- Прибор надо надевать так, чтобы упорный элемент был плотно придавлен к лобковой кости;
- В вакуумный колпачок вводится головка пениса и из него откачивается воздух для создания давления;
- Когда фиксатор плотно прикрепился к члену, направляющие штанги раздвигаются до предела (пока не почувствуется слабая боль).
Носить эспандер для пениса нужно не менее 4 часов в сутки на протяжении 5 месяцев. За это время структура кавернозных тел растянется примерно на 3-4,5 сантиметра. Для получения лучших результатов нужно совмещать аппаратную методику с применением «увеличивающих» кремов, спреев или гелей. Вместе с этим желательно перейти на здоровое питание, а также начать пить БАДы для мужчин. Это принесет пользу для всего организма и заставит член расти быстрее.
Какую опасность таят растяжители для полового органа
Часто в сети пишут отрицательные отзывы об аппаратном увеличении пениса. Некоторые пользователи мужских форумов утверждают, что экстендеры – это вредно, и они приводят к полной импотенции и даже бесплодию.
Отчасти эти отзывы правдивы, но все не настолько серьезно. Врачи установили, что длительное использование экстендеров нередко приводит к таким последствиям:
- Отек члена. Появляется из-за неправильной установки фиксатора. Обычно он исчезает самостоятельно через пару часов после снятия прибора;
- Травмирование нежной кожи. Из-за сдавливания головки тонкий слой эпидермиса лопается, покрывается микротрещинами. Это также спровоцировано некорректной установкой фиксирующего элемента. На полную регенерацию кожи уйдет около недели (при условии отмены экстендера).
Никакой импотенции, а тем более утраты к зачатию ребенка от применения растяжителя быть не может. При соблюдении инструкции и аккуратном ношении устройства удлинения члена пройдет без осложнений и не причинит вреда репродуктивной функции мужчины.
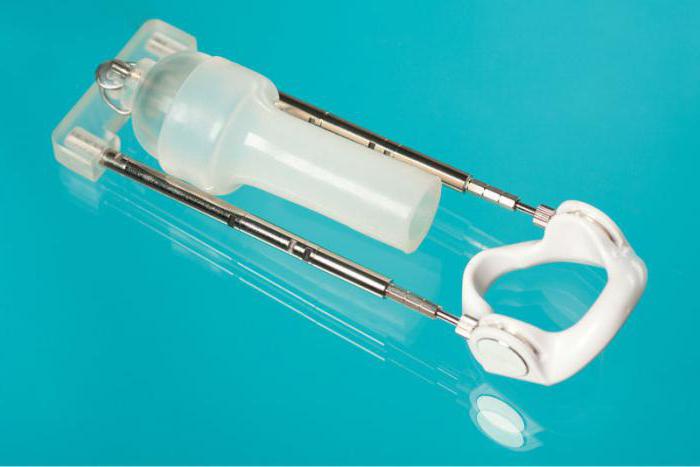
Комплектация
Вакуумный элемент является универсальным, несмотря на стандартные габариты, благодаря эластичной мембране, подстраивающейся под любые размеры головки. Также существуют аксессуары для вакуумного экстендера, к примеру, сплит-адаптеры, используемые для более плотного удержания. Они представляют собой полукольца, вставляемые во входное отверстие камеры. Для обеспечения легкого вхождения пениса применяется смазка. Одного тюбика хватает надолго, так как расход лубриканта минимален.
Откачка воздуха производится при помощи коннектора, оснащенного специальным шлангом. Камера дополняется поворотным клапаном, который необходим для использования коннектора. Надевается китайский вакуумный экстендер очень быстро, со временем с данной задачей можно справиться за 10 секунд.
Вакуумная система может устанавливаться на любое ремешковое или жгутиковое приспособление при помощи особого крепления, поставляемого в комплекте. При этом ею можно пользоваться без экстендера благодаря наличию эластичного ремня, закрепляемого на бедре, плече или поясе. Длина регулируется в соответствии с ростом мужчины и подходит для любого натяжения. Таким образом, нет необходимости в ношении тяжелой конструкции, которая не всегда удобна и может быть заметна для окружающих. Но все же рекомендуется чередование устройств для обеспечения большей эффективности.
Использование
Чтобы разобраться, как правильно увеличивают член экстендером надо ознакомиться с особенностями применения такого устройства.
Фиксация
Применение экспандера начинается с его крепления на детородном органе. От правильной фиксации зависит эффективность использования этого прибора. Чтобы правильно разместить его на члене, надо следовать таким рекомендациям:
Сначала детородный орган осторожно вводится в специальное кольцо, после чего устройство фиксируется у основания. Когда устройство будет на фаллосе, постепенно выкручиваются штанги
Они выкручиваются до появления ощущения сильного стягивания кожи на пенисе. Через 10–15 минут штанги удлиняются.
https://youtube.com/watch?v=mq3iqrDr8YU
Время использования
Чтобы увеличить член с помощью экстендера, надо разобраться с продолжительностью его применения. Надо понимать, что этот прибор неспособен быстро удлинить половой орган и поэтому его носят не меньше десяти дней. При этом каждый день увеличивается длина прибора, чтобы орган постепенно растягивался.
Нельзя носить приспособление целый день, так как это негативно скажется на кожных покровах. Доктора рекомендуют не снимать его по 2–3 часа в день. В первую неделю применения такое время считается оптимальным. Постепенно длительность использования экспандера увеличивается до пяти часов в сутки.
Для определения точного срока применения устройства следует проконсультироваться с врачом. Только он определит оптимальную длительность ношения экстендера.
Дополнительные советы
Перед применением приспособлений для увеличения пениса рекомендуется ознакомиться с дополнительными рекомендациями, которые помогут справиться с возможными трудностями при использовании экспандера.
Часто проблемы появляются в первые 2–4 дня использования прибора. Врачи этот период считают адаптационным, так как в первые дни мужчины привыкают к новому приспособлению и нестандартным для них ощущениям. Для минимизации дискомфорта в эти дни советуют уменьшить воздействие на ткани пениса. Поэтому не стоит сразу же туго затягивать экстендер или носить его весь день.
Еще один важный совет, который надо помнить, связан с расположением полового органа. В момент закрепления прибора половой орган обязательно опускают вниз. Врачи утверждают, что это расположение способствует растягиванию пениса, не повреждая его ткани. Однако, чтобы кожа вверху и внизу равномерно растягивалась, все равно придется менять положение члена.
https://youtube.com/watch?v=4FVg6Pkg7CI
Плюсы и минусы
Как и любое другое устройство для удлинения фаллоса, экспандер для члена имеет положительные и отрицательные стороны. Для начала следует ознакомиться с плюсами этого приспособления.
К преимуществам экспандеров относят:
- Устройство обладает длительным воздействием на половой орган. Благодаря этому результат от применения экстендера для увеличения мужского органа остается на всю жизнь. Это выделяет его на фоне остальных средств удлинения члена, так как у них непродолжительный эффект.
- Пользоваться экспандером безопасно для организма. Парни, решившие воспользоваться этим устройством, не смогут повредить половой орган.
- Экстендер подходит не только для молодых парней, но и для мужчин в возрасте. При этом надо учесть, что молодым парням удастся добиться лучшего результата.
- Если пользоваться экстендером регулярно, улучшится твердость детородного органа.
- Усиливает либидо даже у мужчин с импотенцией.
Недостатков у экспандеров намного меньше, чем преимуществ. Все они связаны с некорректным применением приспособления. Например, если неправильно пользоваться устройством, у парня будет застой крови, из-за которого появятся отечности на органе.
Классические
Ремешковые и петлевые (жгутовые) модели появились намного раньше вакуумных, поэтому их часто называют классическими. Их конструкция почти не отличается от усовершенствованных приборов.

- упорного кольца;
- направляющих осей;
- наконечника-фиксатора.
Разница между классическим и помповым экстендером только в виде закрепляющего элемента. В этом случае используется мягкий, но жесткий ремешок или силиконовый жгут.
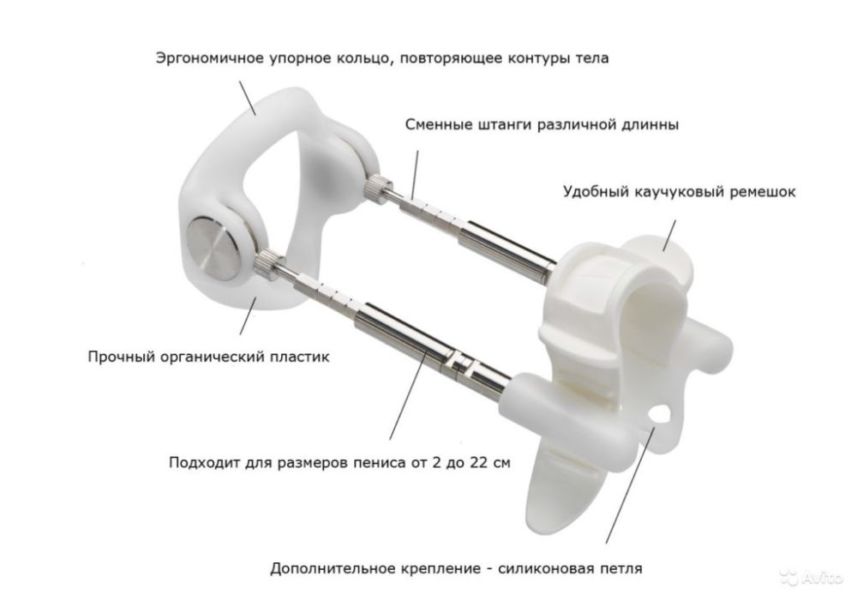 Ремешковый экстендер
Ремешковый экстендер
Принцип работы таких приборов заключается в том, что фиксатор, который надевается ниже головки, тянет пенис под действием штанг. Это довольно травматичный процесс, поэтому классические модели менее популярны, чем вакуумные. Но у них есть один существенный плюс – низкая стоимость. Цена на простой экстендер зачастую не превышает 9000 рублей. Именно из-за этого они стали популярными на рынке механических устройств для увеличения полового органа.
Особенности классических моделей
Впервые жгутовые и ремешковые экстендеры начали применяться с целью выравнивания члена. Основным показанием к ним стало врожденное или приобретенное искривление полового органа. Впоследствии медики заметили, что у пациентов, использовавших корректирующие устройства, пенис значительно удлинялся. После этого они вошли в список эффективных методик для наращивания полового органа в домашних условиях.
До того, как были открыты «увеличивающие» свойства экстендеров классического типа, пенис удлиняли с помощью вакуумных помп. Это громоздкие устройства, состоящие из колбы, в которую помещается половой орган мужчины, шланги и груши для откачки воздуха. Они используются и сейчас, но если сравнивать их с экстендерами, то последние более востребованы
Популярность конструкций, растягивающих кавернозные тела, объясняется большим перечнем преимуществ:
- безопасны для здоровья;
- стимулируют приток крови к органам малого таза;
- предотвращают раннее развитие эректильной дисфункции;
- медленно, но стабильно растягивают фаллос;
- эффект от применения прибора сохраняется надолго.
Список недостатков такой же, как и у вакуумных устройств:
- боль при половом акте;
- повышение чувствительности члена;
- синяки;
- отечность головки пениса.
Кому не подходят ремешковые и жгутовые модели
Классические приборы изготовлены без учета анатомического строения члена, поэтому их нельзя применять тем, кто страдает гиперчувствительностью пениса (врожденной или приобретенной), а также мужчинам, у которых диагностированы злокачественные опухоли в органах малого таза. Кроме того приборами нельзя пользоваться при наличии венерических инфекций, аденомы предстательной железы, полипов в уретральном канале.
Инструкция по применению
Схема использования ремешковых и жгутовых устройств ничем не отличается от инструкции к помповым приборам:
- Гениталии вымываются, а экстендер ополаскивается под проточной водой;
- Прибор надевается на член, головка затягивается жгутом (ремешком);
- Далее оси раздвигаются, после чего фиксатор оттягивает пенис.
Экстендер носят по 4 часа в день. Длительность его использования зависит от того, каких результатов хочет добиться мужчина. Обычно, чтобы удлинить половой орган на 3-4 сантиметра нужно потратить до полугода. Если требуется растянуть фаллос на 5 см и более, то конструкцию носят около 8-10 месяцев.
Возможно, есть альтернативный способ увеличения?
В погоне за финансовой экономией и ведясь на маркетинговые уловки, мужчины прибегают к самым разным способам удлинения своего достоинства.
Один из наиболее известных способов — джелк (джелкинг). Это мануальные сосудистые упражнения и растягивания, которые популярны среди поклонников НУП (натурального, безоперационного увеличения пениса). Результаты подтверждаются только отзывами мужчин на тематических НУП-форумах, научных доказательств у способа нет. С одной стороны, они отмечают увеличение длины и обхвата члена примерно на 1 и 1,5 см соответственно за 18 месяцев упорных занятий. Но, с другой стороны, не существует универсальной программы, во многих случаях желаемый эффект не достигается из-за нарушений техник, возможны серьезные травмы.
Средства наружного (кремы, гели, мази) и перорального применения (таблетки, БАДы), а также народные средства абсолютно бесполезны при увеличении. Также любой подобный препарат/вещество не даст какого-либо результата, если применяется отдельно. Есть смысл в их использовании только в качестве вспомогательных средств для реально действенных методик.
Прибегать к хирургическому вмешательству рекомендуется только при микропенисе. Такие операции, как липофилинг и лигаментотомия, способны ускорить процесс увеличения полового органа, однако стоят достаточно дорого, изредка могут сопровождаться неприятными осложнениями (в числе которых снижение эрекции, некроз, киста, заражения)
Для получения желаемого результата важно найти квалифицированного хирурга и после операции пройти процесс реабилитации. В этом случае применение экстендера обязательно
Многие врачи рекомендуют его приобретать заранее, чтобы после операции не тратить время на ознакомление с ношением. Применяется экстендер для фиксации импланта или в выдвинутом положении после пересечения поддерживающей связки, чтобы она срослась в новом положении.
Комплексный подход к увеличению
Читать далее.. »
Есть ли смысл в применении гидропомпы? Да, несомненно. В рамках исследований было выяснено, что за 6 месяцев регулярного использования гидропомпы возможен незначительный результат, порядка 0,3 см. Поэтому гидропомпа, способная, к тому же, заметно улучшить сексуальную жизнь, часто используется в комплексе с экстендером и L-аргинином. Данный препарат способствует выбросу гормона роста, усиливает питание мышц, тонизирует сосуды, а за счет их расширения обеспечивает приток крови к необходимым зонам. Поэтому комплексный подход, в большом количестве случаев приводит к более быстрому достижению желаемого результата.

Только прочтите комментарии! Народ жжот!
Нужно всего лишь разогреть...
Увеличить толщину
Читать блог
Dominator.ru